04/04/2018
La ortopedia es una rama vital de la medicina dedicada al cuidado y tratamiento del sistema musculoesquelético, una intrincada red que incluye huesos, articulaciones, ligamentos, tendones y músculos. Este campo abarca una amplia gama de condiciones, desde lesiones deportivas agudas hasta enfermedades degenerativas crónicas como la osteoartritis. Cuando las opciones de tratamiento no quirúrgicas ya no son suficientes, las intervenciones ortopédicas se convierten en una solución fundamental para restaurar la función, aliviar el dolor y mejorar la calidad de vida. Este artículo se adentrará en los diversos tipos de cirugías ortopédicas, explorando sus características distintivas, las clasificaciones quirúrgicas y las fases esenciales de la recuperación.

- ¿Qué es la Ortopedia y Cuándo se Considera la Cirugía?
- Tipos Específicos de Cirugías Ortopédicas
- Clasificación de las Intervenciones Quirúrgicas: Menor, Ambulatoria y con Ingreso
- Fases de la Recuperación Postoperatoria
- Cómo Optimizar la Recuperación Después de una Cirugía Ortopédica
-
Preguntas Frecuentes sobre Cirugías Ortopédicas y Recuperación
- ¿Cuánto tiempo dura la recuperación después de una cirugía ortopédica?
- ¿Es dolorosa la recuperación de una cirugía ortopédica?
- ¿Puedo evitar la cirugía ortopédica?
- ¿La fisioterapia es siempre necesaria después de una cirugía ortopédica?
- ¿Cuándo puedo volver a mis actividades normales después de una cirugía ortopédica?
- ¿Qué debo hacer si experimento complicaciones durante mi recuperación?
- ¿Cuál es la diferencia entre cirugía menor y cirugía mayor ambulatoria?
- ¿Por qué es importante la movilización temprana después de una cirugía?
- ¿Qué es la escala ASA?
- Conclusión
¿Qué es la Ortopedia y Cuándo se Considera la Cirugía?
Como hemos mencionado, la ortopedia se enfoca en el diagnóstico, tratamiento, prevención y rehabilitación de trastornos del sistema musculoesquelético. Los especialistas en ortopedia, conocidos como traumatólogos u ortopedistas, abordan problemas que pueden surgir por traumatismos, enfermedades degenerativas, infecciones, tumores o anomalías congénitas. La cirugía ortopédica se considera cuando las terapias conservadoras, como la fisioterapia, los medicamentos o las inyecciones, no logran proporcionar el alivio o la mejora funcional esperados. El objetivo principal es reparar, reconstruir o reemplazar estructuras dañadas para devolver al paciente la mayor capacidad de movimiento y la mejor calidad de vida posible.
Tipos Específicos de Cirugías Ortopédicas
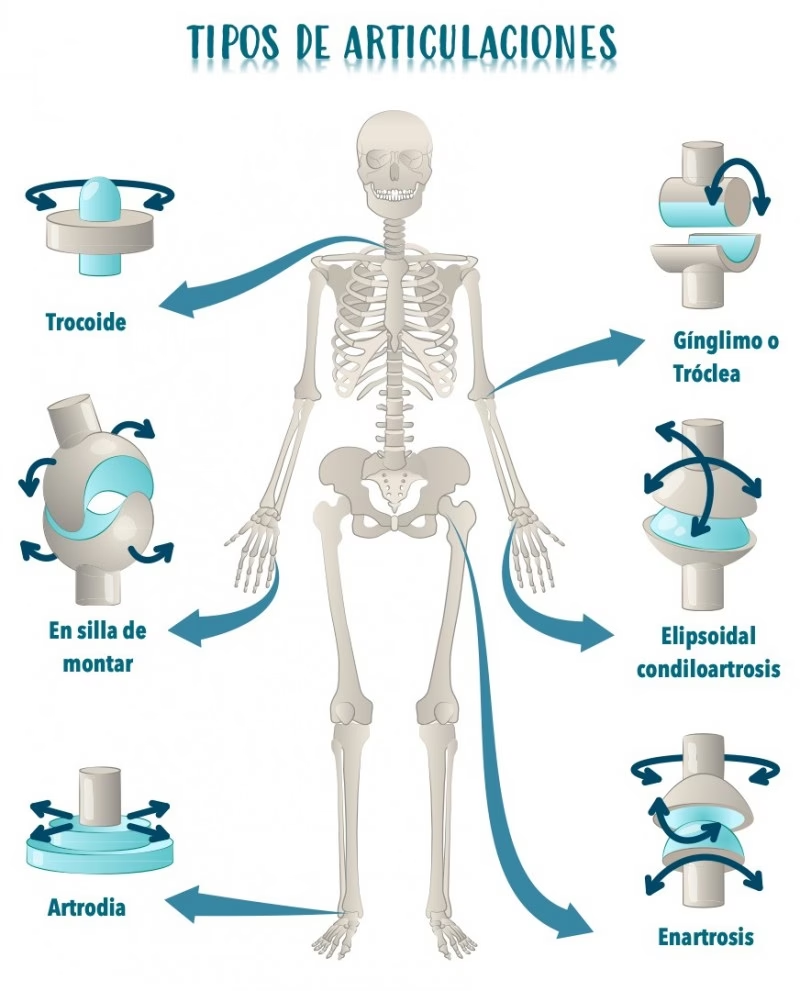
Dentro de la ortopedia, existen múltiples formas de intervención quirúrgica, cada una diseñada para abordar afecciones específicas del sistema musculoesquelético. A continuación, detallamos algunas de las más comunes:
- Cirugía de Reemplazo Articular: Esta es una de las operaciones más transformadoras, implicando la sustitución de una articulación gravemente dañada o enferma (por ejemplo, por artritis severa) por una prótesis artificial. Las articulaciones más comúnmente reemplazadas son la cadera y la rodilla.
- Cirugía de Reemplazo de Cadera: Un procedimiento altamente efectivo donde se reemplaza la articulación de la cadera dañada (cabeza del fémur y/o el acetábulo de la pelvis) por componentes protésicos.
- Cirugía de Reemplazo de Rodilla: Similar al reemplazo de cadera, este procedimiento implica reemplazar la articulación de la rodilla con una prótesis, aliviando el dolor y restaurando la movilidad.
- Cirugía de la Columna Vertebral: Estas operaciones pueden ser necesarias para tratar afecciones complejas como la escoliosis (curvatura anormal de la columna), la hernia de disco (desplazamiento de un disco intervertebral) y la estenosis espinal (estrechamiento del canal espinal).
- Cirugía Artroscópica: Un procedimiento mínimamente invasivo realizado utilizando una cámara diminuta (artroscopio) y herramientas delgadas. Permite examinar, diagnosticar y tratar problemas dentro de una articulación con incisiones muy pequeñas, lo que a menudo resulta en una recuperación más rápida.
- Cirugía de Reparación de Fracturas: Se realiza para corregir huesos que se han roto en una o más piezas. Puede implicar el uso de placas, tornillos, clavos o varillas para estabilizar el hueso mientras cicatriza.
- Cirugía Reconstructiva de Ligamentos: Necesaria para reparar ligamentos que se han desgarrado o estirado excesivamente, como el ligamento cruzado anterior (LCA) en la rodilla, común en lesiones deportivas.
- Cirugía del Manguito de los Rotadores: Esta operación es necesaria para reparar un desgarro en los músculos y tendones que rodean el hombro, una causa común de dolor y debilidad en el brazo.
- Cirugía del Túnel Carpiano: Un procedimiento común que implica aliviar la presión sobre el nervio mediano que pasa a través del túnel carpiano en la muñeca, a menudo para tratar el síndrome del túnel carpiano.
- Cirugía de la Mano y de la Muñeca: Estas operaciones pueden ser necesarias para tratar una variedad de afecciones, como el síndrome del túnel carpiano, la artritis, los quistes ganglionares y las lesiones por esfuerzo repetitivo.
- Cirugía del Pie y del Tobillo: Estos procedimientos se llevan a cabo para tratar afecciones como el pie plano, el hallux valgus (juanete), los dedos en martillo y las lesiones del tendón de Aquiles.
Clasificación de las Intervenciones Quirúrgicas: Menor, Ambulatoria y con Ingreso
Más allá del tipo de afección, las cirugías ortopédicas y otras intervenciones se clasifican según la necesidad de ingreso hospitalario y el tipo de anestesia. Entender estas categorías es crucial para comprender el proceso pre y postoperatorio.
Cirugía Menor
La cirugía menor se caracteriza por no requerir ingreso hospitalario ni pasar por una sala de preparación preoperatoria. Se utiliza exclusivamente anestesia local, y el paciente puede regresar a casa poco después del procedimiento. Ejemplos comunes incluyen la extirpación de lunares, verrugas, quistes pequeños en la piel o procedimientos dermatológicos sencillos.
Cirugía Mayor Ambulatoria (CMA)
La Cirugía Mayor Ambulatoria (CMA) representa un avance significativo en la atención quirúrgica. Aunque no requiere ingreso prolongado, sí demanda un estudio preanestésico exhaustivo, ya que el tipo de anestesia va más allá de la local. Puede incluir sedación, anestesia intradural (espinal) o regional, y en algunos casos, la mascarilla laríngea, que es similar a la anestesia general pero con una sedación menos profunda. El paciente, por lo general, permanece menos de 12 horas en el hospital, a menudo sin necesidad de ocupar una habitación de ingreso.
Cirugía con Ingreso Hospitalario
Este tipo de cirugía requiere, además de los tipos de anestesia mencionados para la CMA, la anestesia general. El paciente debe permanecer al menos 6 horas en una cama de hospital, y la estancia puede extenderse por días. Incluso si un paciente se opera con anestesia general y la estancia es menor a 12 horas, se considera de corta estancia. Es importante destacar que una cirugía programada como ambulatoria puede convertirse en una cirugía con ingreso si la recuperación no es la esperada y se requiere observación o tratamiento adicional.
Ventajas de la Cirugía Ambulatoria
La cirugía ambulatoria ofrece múltiples beneficios tanto para el paciente como para el sistema de salud. Desde el punto de vista clínico, su principal ventaja es la reincorporación inmediata del paciente a sus actividades básicas (andar, subir escaleras, vida en casa), lo que minimiza el contacto con posibles gérmenes hospitalarios. Esto reduce significativamente el riesgo de infecciones nosocomiales. Además, se evitan los peligros asociados a la inmovilidad prolongada en cama, como la trombosis venosa profunda (TVP), que podría derivar en embolias pulmonares potencialmente mortales.
Frecuencia y Tipos Comunes en Cirugía Ambulatoria
La prevalencia de cada tipo de cirugía varía entre clínicas y hospitales. Sin embargo, en términos generales, entre un 60% y 70% de las intervenciones quirúrgicas se realizan bajo el régimen de cirugía menor y CMA. Las operaciones más frecuentes en cirugía ambulatoria incluyen la hernia inguinal en hombres, hernias umbilicales, hernias de pared abdominal, tumores benignos de piel o partes blandas (como lipomas o quistes), y procedimientos de proctología como hemorroides, fisuras y fístulas.
Evaluación del Riesgo en Cirugía Ambulatoria
Es fundamental entender que el riesgo preoperatorio no depende tanto del tipo de intervención en sí, sino de las patologías previas del paciente. Para evaluar esto, un anestesista valora al paciente y lo clasifica según la escala ASA (American Society of Anesthesiology). Esta escala va desde el grado I (riesgo más bajo, paciente sano) hasta el VI (riesgo más elevado, paciente con muerte cerebral). Para la CMA, se eligen predominantemente pacientes clasificados como ASA I, II y, en ocasiones, III. Si bien las intervenciones en sí suelen ser de bajo riesgo técnico, el resultado puede variar enormemente entre un paciente joven y sano y uno de edad avanzada con múltiples comorbilidades (enfermedades cardíacas, obesidad, problemas respiratorios, etc.).
Existen factores de riesgo o situaciones que pueden desaconsejar las cirugías ambulatorias, como la ausencia de recursos hospitalarios adecuados (UCI, otras especialidades) o la distancia a un centro de referencia. La CMA debe llevarse a cabo solo cuando las condiciones lo permitan y el hospital cuente con la infraestructura necesaria para manejar cualquier complicación. A pesar de que algunos especialistas puedan tener reservas, la evidencia científica respalda que la CMA, en las circunstancias adecuadas, ofrece más beneficios que perjuicios para el paciente.
Anestesia y Tiempo de Recuperación
El tipo de anestesia elegida influye directamente en el tiempo de recuperación. Por ejemplo, en una hernia inguinal por vía abierta, la anestesia local más sedación permite al paciente salir caminando de la clínica en menos de una hora. Con anestesia intradural o mascarilla laríngea, la estancia hospitalaria puede ser de 2 a 6 horas, o incluso hasta 48 horas en algunos casos, dependiendo de los síntomas. Si se utiliza anestesia general, el paciente deberá permanecer ingresado al menos 6 horas en una cama hospitalaria.
Fases de la Recuperación Postoperatoria
La recuperación tras una cirugía ortopédica es un proceso gradual y multifásico, crucial para el éxito del tratamiento a largo plazo. Hay varias etapas que el paciente debe seguir para facilitar una rehabilitación efectiva:
- Fase Inmediata Postoperatoria: Esta fase comienza justo después de la cirugía y se centra en el manejo del dolor (con medicación adecuada) y la prevención de complicaciones tempranas, como infecciones o hemorragias.
- Fase de Recuperación a Corto Plazo: Durante esta etapa, que puede durar semanas, el paciente comienza a moverse más y a participar en actividades de bajo impacto. Es cuando se inicia la fisioterapia intensiva para recuperar la fuerza y el rango de movimiento.
- Fase de Recuperación a Largo Plazo: Esta fase puede extenderse por meses o incluso años. Es el periodo en el que el paciente, bajo la aprobación del médico y el fisioterapeuta, puede regresar gradualmente a sus actividades normales, incluyendo deportes o trabajo. La adherencia al plan de rehabilitación es vital para evitar recaídas.
Cómo Optimizar la Recuperación Después de una Cirugía Ortopédica
Una recuperación exitosa no solo depende de la habilidad del cirujano, sino también del compromiso del paciente. Hay varios pasos clave para asegurar el mejor resultado posible:
- Seguir las Indicaciones del Médico: Los profesionales de la salud proporcionarán instrucciones detalladas para el cuidado postoperatorio, que pueden incluir recomendaciones sobre medicamentos (analgésicos, antibióticos), dieta específica, cuidado de la herida y ejercicios permitidos. La adherencia estricta es fundamental.
- Participar Activamente en la Fisioterapia: La fisioterapia es una parte esencial y no negociable de la recuperación. Ayuda a mejorar la fuerza muscular, la movilidad articular, la flexibilidad y el equilibrio, adaptándose a las necesidades individuales del paciente y al tipo de cirugía realizada.
- Descanso Adecuado y Nutrición Óptima: El cuerpo necesita tiempo y recursos para curarse. Un descanso de calidad y una dieta equilibrada, rica en proteínas (para la reparación de tejidos), vitaminas y minerales, son esenciales para la cicatrización y la recuperación energética.
- Evitar Actividades de Alto Impacto: Es crucial abstenerse de actividades que puedan poner estrés excesivo en el área operada hasta que el médico dé el visto bueno. Forzar la recuperación puede llevar a complicaciones o a la necesidad de una nueva intervención.
Pautas Pre-Operatorias Clave para Cirugías Ambulatorias
Para aquellos que se someten a una cirugía ambulatoria, las horas previas a la intervención son cruciales y requieren seguir pautas específicas, similares a las de cualquier cirugía:
- Ayuno Estricto: Generalmente, se requiere un ayuno de al menos 7 horas, lo que incluye no beber ni agua.
- Preparación del Área Quirúrgica: Afeitar la zona de la intervención según las indicaciones.
- Higiene Personal: Ducharse antes de acudir al hospital, ya que es posible que no pueda hacerlo hasta 48 horas después de la intervención.
- Gestión de Medicamentos: Tomar o suspender la medicación habitual según las pautas específicas proporcionadas por el anestesista.
- Reportar Síntomas: Si presenta fiebre, síntomas de resfriado, vómitos o cualquier malestar en las 24-48 horas previas, debe notificarlo de inmediato al personal sanitario.
Posibles Complicaciones y Cómo Actuar
Aunque la cirugía ambulatoria se selecciona para pacientes de bajo riesgo, las complicaciones pueden ocurrir, dependiendo del estado de salud del paciente y las técnicas quirúrgicas/anestésicas. Las complicaciones inmediatas más comunes en casa pueden incluir hematomas, sangrado leve, dolor intenso o lipotimias (desmayos).
Para minimizar los riesgos y prevenir que estas complicaciones escalen, se recomienda encarecidamente al paciente no conducir, acudir acompañado al hospital y permanecer acompañado en casa durante las primeras 24 a 48 horas post-intervención. Además, se le proporcionará un listado de síntomas considerados de urgencia (como aumento del dolor, hinchazón, enrojecimiento, fiebre o secreción de la herida) para que pueda detectarlos y, en su caso, acudir de inmediato al servicio de urgencias.
Preguntas Frecuentes sobre Cirugías Ortopédicas y Recuperación
A continuación, respondemos algunas de las dudas más comunes que surgen en torno a las intervenciones ortopédicas y su proceso de rehabilitación:
¿Cuánto tiempo dura la recuperación después de una cirugía ortopédica?
La duración varía significativamente según el tipo de cirugía, la complejidad del caso y la salud individual del paciente. Algunas recuperaciones pueden durar semanas (como una artroscopia de rodilla simple), mientras que otras pueden extenderse por meses o incluso más de un año (como un reemplazo articular completo o cirugías de columna mayores).
¿Es dolorosa la recuperación de una cirugía ortopédica?
Es normal experimentar algún grado de dolor y molestia después de cualquier cirugía ortopédica. Sin embargo, el manejo del dolor es una parte fundamental del cuidado postoperatorio. Los médicos y enfermeras trabajarán estrechamente con los pacientes para minimizar el malestar a través de analgésicos y otras estrategias.
¿Puedo evitar la cirugía ortopédica?
En muchos casos, sí. Las intervenciones no quirúrgicas, como la fisioterapia, los medicamentos antiinflamatorios, las inyecciones de corticosteroides o ácido hialurónico, y los cambios en el estilo de vida, pueden ser suficientes para tratar afecciones ortopédicas. La cirugía se considera generalmente como la última opción cuando las alternativas conservadoras no han tenido éxito o cuando la afección es grave y requiere una intervención inmediata.
¿La fisioterapia es siempre necesaria después de una cirugía ortopédica?
En la gran mayoría de los casos, la fisioterapia es una parte común y altamente beneficiosa del plan de recuperación. Es crucial para restaurar la movilidad, la fuerza, la flexibilidad y la función del área operada. Además, ayuda a reducir el riesgo de futuras lesiones y a asegurar un retorno seguro a las actividades diarias.
¿Cuándo puedo volver a mis actividades normales después de una cirugía ortopédica?
El momento para volver a las actividades normales, incluyendo el trabajo, el ejercicio o los deportes, variará enormemente según el tipo de cirugía, la extensión de la recuperación y el progreso individual del paciente. Siempre es fundamental seguir las recomendaciones específicas de su cirujano y fisioterapeuta. Forzar el retorno prematuramente puede comprometer el resultado de la cirugía.
¿Qué debo hacer si experimento complicaciones durante mi recuperación?
Si experimenta complicaciones como un aumento repentino del dolor, hinchazón excesiva, enrojecimiento, calor en la zona quirúrgica, fiebre, escalofríos, secreción inusual de la herida, entumecimiento o debilidad, es crucial que se ponga en contacto con su médico o acuda a un servicio de urgencias de inmediato. No ignore estos signos, ya que podrían indicar una infección u otra complicación grave.
¿Cuál es la diferencia entre cirugía menor y cirugía mayor ambulatoria?
La diferencia principal radica en el tipo y la profundidad de la anestesia, y la necesidad de un estudio preanestésico. La cirugía menor usa solo anestesia local y no requiere preparación preoperatoria compleja. La cirugía mayor ambulatoria utiliza anestesia más allá de la local (sedación, regional, intradural) y sí requiere una evaluación preanestésica, aunque el paciente permanece menos de 12 horas en el hospital.
¿Por qué es importante la movilización temprana después de una cirugía?
La movilización temprana es crucial para prevenir complicaciones como la trombosis venosa profunda (TVP) y la embolia pulmonar, mejorar la circulación, reducir la hinchazón, mantener la fuerza muscular y acelerar el proceso de recuperación general. Permite al paciente recuperar la independencia más rápidamente y reduce los riesgos asociados a la inmovilidad prolongada.
¿Qué es la escala ASA?
La escala ASA (American Society of Anesthesiology) es un sistema de clasificación que evalúa el estado físico de un paciente antes de la cirugía. Va desde ASA I (paciente sano) hasta ASA VI (paciente con muerte cerebral). Se utiliza para ayudar al anestesiólogo a determinar el riesgo quirúrgico y planificar el manejo anestésico adecuado.
Conclusión
Los tipos de cirugías ortopédicas y su recuperación pueden variar ampliamente, dependiendo de la afección que se esté tratando, la complejidad de la intervención y la salud individual del paciente. Desde reparaciones de fracturas hasta reemplazos articulares completos, la ortopedia ofrece soluciones vitales para mejorar la calidad de vida. Con la atención médica adecuada, el seguimiento riguroso de las instrucciones postoperatorias, una participación activa en la fisioterapia y un compromiso con las pautas de recuperación, los pacientes pueden esperar una recuperación exitosa y un retorno significativo a sus actividades diarias. Siempre consulte a su especialista para obtener un plan de tratamiento y recuperación personalizado.
Si deseas conocer otros artículos similares a Cirugía Ortopédica: Guía Completa de Tipos y Recuperación, puedes visitar la categoría Ortopedia.

