23/06/2013
La salud de nuestras articulaciones es fundamental para llevar una vida plena y activa. Sin embargo, en ocasiones, ciertas patologías avanzadas o deformidades severas pueden comprometer de forma irreversible la función y estabilidad de una articulación, provocando un dolor crónico e incapacitante. Cuando las opciones de tratamiento conservador han sido agotadas y otras cirugías menos invasivas no son viables, la fusión articular, conocida médicamente como artrodesis, emerge como una solución definitiva. Este procedimiento busca unir de forma permanente dos o más huesos que forman una articulación, eliminando el movimiento y, con ello, el dolor asociado a la degeneración o inestabilidad.
La artrodesis no es una decisión que se tome a la ligera; se considera cuando la articulación ha sufrido un daño tan extenso que su reconstrucción o reemplazo no son posibles o no ofrecerían un resultado duradero. Aunque implica la pérdida de movimiento en la articulación afectada, el objetivo principal es restaurar la función global del miembro, eliminar el dolor y proporcionar una estabilidad duradera, mejorando significativamente la calidad de vida del paciente.
¿Qué es la Fusión Articular (Artrodesis)?
La fusión articular, o artrodesis, es un procedimiento quirúrgico cuyo objetivo primordial es crear una unión ósea sólida y permanente entre dos o más huesos que forman una articulación. En esencia, se busca convertir una articulación en un solo hueso continuo. Este proceso se logra eliminando el cartílago articular dañado y, posteriormente, promoviendo el crecimiento óseo entre las superficies articulares, a menudo utilizando injertos óseos y dispositivos de fijación interna como placas, tornillos o varillas. La inmovilización es crucial durante el período de cicatrización para asegurar que los huesos se fusionen correctamente.
Este enfoque se reserva para casos de degeneración articular severa, deformidades intratables o inestabilidad crónica que no pueden ser resueltas con otros tratamientos. Aunque la movilidad en la articulación fusionada se pierde, el beneficio principal es la erradicación del dolor, la corrección de deformidades y la provisión de una estabilidad que permite al paciente recuperar la capacidad de soportar peso y realizar actividades funcionales sin molestias.
Fusión Articular en Pie y Tobillo: Indicaciones Comunes
Las articulaciones del pie y el tobillo son estructuras complejas que soportan el peso corporal y permiten la movilidad esencial para la marcha. Sin embargo, son susceptibles a diversas patologías que pueden requerir una artrodesis. Las condiciones que con mayor frecuencia se benefician de este procedimiento en estas zonas incluyen:
- Pie Plano o Cavo Avanzado: En casos severos donde la deformidad es rígida y dolorosa, y los tratamientos conservadores o cirugías de tejidos blandos han fallado. La fusión puede estabilizar el arco del pie, mejorando la alineación y reduciendo el dolor.
- Hallux Rígido Severo: Esta es una artrosis avanzada de la articulación metatarsofalángica del dedo gordo del pie, que causa dolor intenso y limitación de movimiento. Cuando la articulación está completamente degenerada, la fusión elimina el dolor al inmovilizar la articulación.
- Artrosis Post-Traumática: Consecuencia de fracturas articulares previas, como las del calcáneo (hueso del talón) o del tobillo. Estas fracturas pueden dañar permanentemente el cartílago, llevando a una artrosis dolorosa. La fusión es a menudo la solución para estabilizar la articulación y aliviar el dolor.
En todos estos escenarios, la artrodesis se considera una opción de último recurso, pero es altamente efectiva para restaurar la función sin dolor y la capacidad de soportar peso, permitiendo a los pacientes recuperar una calidad de vida que el dolor crónico les había arrebatado.
Fusión Espinal: Un Pilar en el Tratamiento del Dolor de Columna
El dolor de columna es una de las afecciones más comunes y debilitantes que afectan a millones de personas en todo el mundo. Alrededor del 15% de la población sufre de dolor crónico de espalda, una condición que puede limitar drásticamente las actividades diarias y la calidad de vida. Cuando los tratamientos conservadores, como la fisioterapia, los medicamentos o las inyecciones, no logran aliviar el dolor persistente o la inestabilidad de la columna vertebral, la fusión espinal se presenta como una opción quirúrgica robusta y eficaz. Este procedimiento busca unir permanentemente dos o más vértebras, las estructuras óseas que componen la columna vertebral, con el fin de restaurar la estabilidad, corregir deformidades y aliviar la compresión nerviosa.
La columna vertebral humana está compuesta por 33 vértebras, de las cuales 24 están separadas por discos intervertebrales que actúan como amortiguadores. Cuando estos discos se degeneran, las vértebras se desplazan, o existen fracturas, tumores o infecciones, la estabilidad de la columna puede verse comprometida, generando dolor y disfunción. La fusión espinal aborda estas problemáticas creando una unión ósea sólida que elimina el movimiento doloroso entre las vértebras afectadas, permitiendo que los nervios se descompriman y que la columna recupere su soporte estructural. Es una intervención que, aunque mayor, ha demostrado ser crucial para mejorar significativamente la vida de muchos pacientes.
El Procedimiento de Fusión Espinal: Detalles y Técnicas
La fusión espinal es un procedimiento quirúrgico complejo que se realiza bajo anestesia general. La duración de la cirugía puede variar considerablemente, generalmente entre 2 y 7 horas, dependiendo del número de segmentos vertebrales a fusionar y la complejidad del caso. El cirujano realiza una incisión estratégica para acceder a la columna vertebral, utilizando técnicas precisas para minimizar el daño a los tejidos circundantes.
Una vez expuesta la columna, se prepara el sitio para la fusión. Esto implica la eliminación del cartílago dañado o de parte del disco intervertebral si es necesario, y la preparación de las superficies óseas para fomentar el crecimiento del hueso. Un elemento crucial en este proceso es el injerto óseo, que actúa como un puente para que las vértebras se unan. Este injerto puede obtenerse del propio paciente (autoinjerto) o de un banco de huesos (aloinjerto). Posteriormente, se utilizan implantes metálicos como placas, tornillos o varillas, que actúan como un andamiaje interno para mantener la columna inmóvil y estable mientras el injerto óseo se fusiona con las vértebras adyacentes. Esta fijación interna es vital para el éxito de la fusión.
Técnicas Quirúrgicas Utilizadas en la Fusión Espinal
Existen varias aproximaciones y técnicas para realizar una fusión espinal, cada una con sus indicaciones específicas y ventajas. Las más comunes incluyen:
- Fusión Intercorporal Lumbar Anterior (FILA): En esta técnica, el cirujano accede a la columna desde la parte frontal del cuerpo (abdomen). Se extrae el disco intervertebral entre las vértebras afectadas y se coloca un injerto óseo en el espacio intervertebral. Esta aproximación permite una excelente visualización del espacio discal y evita la manipulación de los músculos de la espalda, lo que puede reducir el dolor postoperatorio y acelerar la recuperación en algunos casos.
- Fusión Lumbar Posterolateral (FLP): Este es uno de los métodos más comunes y se utiliza en más del 50% de las fusiones espinales. El acceso se realiza por la espalda. El injerto óseo se coloca en la parte posterior y lateral de las vértebras, a menudo sobre las láminas o las apófisis transversas, promoviendo la fusión entre ellas. Esta técnica es versátil y puede combinarse con la descompresión nerviosa si es necesario.
La elección de la técnica dependerá de la condición específica del paciente, la localización del problema y la experiencia del cirujano. En muchos casos, se utilizan enfoques mínimamente invasivos para reducir el tamaño de las incisiones y el trauma quirúrgico.
Tipos de Injertos Óseos Empleados en la Fusión Espinal
El éxito de la fusión espinal depende en gran medida de la capacidad del cuerpo para formar nuevo hueso que una las vértebras. Para facilitar este proceso, se utilizan injertos óseos, que pueden ser de dos tipos principales:
| Tipo de Injerto | Descripción | Ventajas | Desventajas |
|---|---|---|---|
| Autoinjerto | Hueso tomado del propio paciente (ej. de la cresta ilíaca). | Considerado el 'estándar de oro' por su alta tasa de fusión y nulo riesgo de rechazo. Contiene células vivas que promueven el crecimiento óseo. | Requiere una segunda incisión (sitio donante), lo que puede causar dolor adicional, riesgo de infección o fractura en el sitio de extracción. |
| Aloinjerto | Hueso procesado de un donante cadavérico. | No requiere incisión adicional en el paciente, lo que reduce el dolor postoperatorio y el tiempo de cirugía. Disponible en grandes cantidades. | Menor capacidad de inducir crecimiento óseo que el autoinjerto; riesgo muy bajo de transmisión de enfermedades (1% al 5% de complicaciones, principalmente relacionadas con la absorción del injerto o la falta de fusión), aunque los bancos de tejidos aplican rigurosos controles. |
En muchos casos, se combinan ambos tipos de injertos o se utilizan sustitutos óseos sintéticos para optimizar los resultados. Es importante destacar que la mayoría de los pacientes no necesitan transfusiones de sangre durante la fusión espinal debido a las técnicas quirúrgicas avanzadas y el manejo cuidadoso de la hemorragia.
Fusión Espinal: Indicaciones y Beneficios
La fusión espinal es una cirugía para tratar problemas de columna que no responden a otras intervenciones. Es recomendada por los médicos cuando otras opciones no han aliviado el dolor crónico o la inestabilidad. Su propósito principal es detener el movimiento entre vértebras afectadas, previniendo deformidades y mejorando la estabilidad de la columna, lo que a su vez reduce el riesgo de fracturas y compresión de tejidos blandos.
Condiciones Médicas que Pueden Requerir una Fusión Espinal
Las indicaciones para una fusión espinal son variadas y abarcan una serie de patologías que afectan la integridad y función de la columna vertebral:
- Estenosis Espinal: Un estrechamiento del canal vertebral que comprime la médula espinal o los nervios, causando dolor, entumecimiento y debilidad en las extremidades. La fusión puede estabilizar la columna después de una descompresión.
- Escoliosis: Una curvatura anormal de la columna vertebral. La fusión se indica en casos de curvaturas significativas (típicamente más de 45 a 50 grados en adultos) que progresan o causan dolor y problemas respiratorios.
- Hernia Discal Recurrente o Severa: Cuando un disco intervertebral se desplaza y presiona los nervios, causando dolor agudo. Si las hernias son recurrentes o causan inestabilidad significativa después de la discectomía, la fusión puede ser necesaria.
- Enfermedad Discal Degenerativa: El desgaste natural de los discos intervertebrales que puede llevar a dolor crónico y pérdida de altura del disco. La fusión elimina el movimiento doloroso en el segmento afectado.
- Tumores Vertebrales: La presencia de tumores en la columna puede comprometer su estabilidad. La fusión se realiza después de la extirpación del tumor para estabilizar la columna.
- Espondilolistesis: El deslizamiento de una vértebra sobre otra, que puede causar dolor y compresión nerviosa. La fusión estabiliza la vértebra en su posición correcta.
- Infecciones de Columna: Después de tratar una infección vertebral (como la espondilodiscitis), la fusión puede ser necesaria para restaurar la estabilidad de la columna que ha sido comprometida por la infección.
- Fracturas Vertebrales: Para estabilizar la columna después de una fractura que ha comprometido la integridad estructural y puede llevar a inestabilidad o daño neurológico.
Ventajas de la Fusión Espinal para Aliviar el Dolor y Mejorar la Calidad de Vida
La fusión espinal ofrece ventajas significativas para aquellos que sufren de dolor crónico de espalda o cuello, o de inestabilidad vertebral. Al unir dos o más vértebras, el procedimiento logra:
- Reducción Significativa del Dolor: Al eliminar el movimiento en el segmento afectado, se previene el estiramiento y la irritación de los nervios y músculos, lo que resulta en una notable disminución del dolor. Muchos pacientes experimentan un alivio que no habían logrado con otros tratamientos.
- Mayor Estabilidad de la Columna: La fusión crea una estructura más sólida y estable, previniendo futuros deslizamientos, deformidades y la progresión de la enfermedad. Esto es crucial para la prevención de nuevas lesiones o compresiones nerviosas.
- Mejora de la Calidad de Vida: Aunque la fusión puede limitar un poco la flexibilidad en el segmento fusionado, la mayoría de los pacientes no notan una gran diferencia en su movilidad general, especialmente si solo se fusionan uno o dos niveles. Lo que sí notan es la capacidad de retomar actividades diarias y llevar un estilo de vida activo sin las limitaciones del dolor crónico.
- Corrección de Deformidades: En casos como la escoliosis o la espondilolistesis, la fusión permite corregir la alineación de la columna, mejorando la postura y la función.
Los cirujanos ortopédicos y neurocirujanos afirman que, después de una recuperación exitosa, el dolor disminuye drásticamente, permitiendo a los pacientes reanudar sus actividades diarias y disfrutar de una vida mucho más activa y libre de dolor.
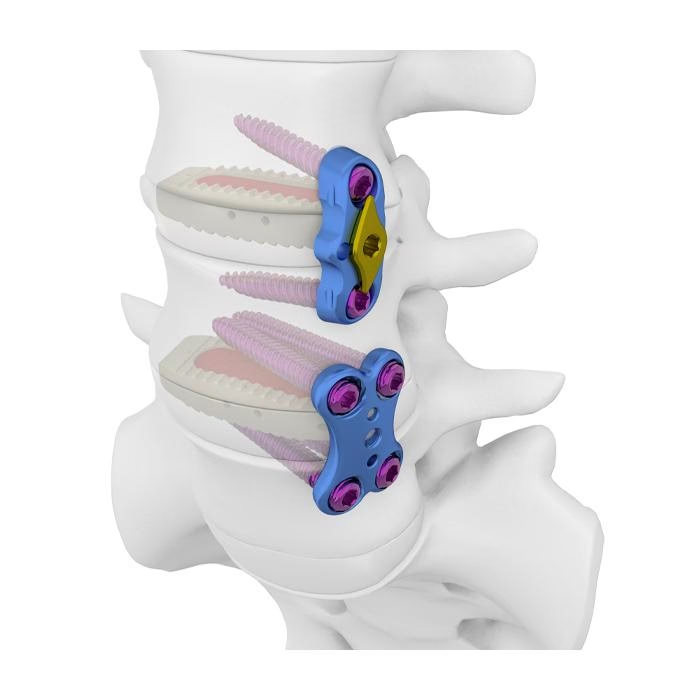
Recuperación y Cuidados Postoperatorios de la Fusión Espinal
La recuperación tras una fusión espinal es un proceso gradual y crucial para lograr los mejores resultados posibles. Si bien la fase inicial de recuperación puede tomar de 3 a 4 meses, la cicatrización completa del hueso y la consolidación de la fusión pueden extenderse hasta un año o incluso más. Es de vital importancia seguir meticulosamente todas las indicaciones médicas para asegurar una recuperación exitosa y minimizar el riesgo de complicaciones.
Fases de la Recuperación y Manejo del Dolor
En las primeras semanas después de la cirugía, es completamente normal experimentar dolor, molestias e hinchazón en el área quirúrgica. Su médico le recetará medicamentos analgésicos para ayudar a manejar estas sensaciones. Es fundamental tomarlos según las indicaciones y comunicar cualquier dolor no controlado. La aplicación de hielo en la zona puede ayudar a reducir la inflamación y el dolor.
Durante este período inicial, las actividades físicas deben ser muy limitadas. Se le indicará evitar levantar objetos pesados, girar el torso, inclinarse excesivamente y realizar movimientos bruscos que puedan comprometer la fusión en desarrollo. El descanso adecuado es esencial, y se recomienda dormir en una posición que no ejerza presión sobre la columna. El uso de un corsé o faja ortopédica puede ser recomendado para proporcionar soporte y limitar el movimiento.
Rehabilitación y Retorno Gradual a las Actividades
A medida que la fusión ósea comienza a consolidarse, se le animará a aumentar gradualmente su nivel de actividad, siempre bajo la supervisión de su equipo médico. Caminar distancias cortas es una de las primeras actividades recomendadas, ya que promueve la circulación sanguínea, fortalece los músculos de soporte y ayuda en el proceso de curación. Se le instruirá sobre cómo mantener una postura adecuada al sentarse, pararse y caminar, para proteger su columna.
La terapia física es un componente clave del proceso de rehabilitación. Un fisioterapeuta diseñará un programa de ejercicios personalizado para mejorar la flexibilidad, fortalecer los músculos de la espalda y el abdomen (el 'core'), y restaurar la movilidad funcional. Los ejercicios se introducirán de forma progresiva, adaptándose a su ritmo de recuperación. La adherencia a este programa es fundamental para optimizar los resultados a largo plazo.
Signos de Alerta y Seguimiento Médico
Es importante estar atento a cualquier señal de complicación y comunicarla inmediatamente a su cirujano. Estos signos pueden incluir:
- Fiebre alta o escalofríos.
- Dolor intenso que no mejora con la medicación.
- Enrojecimiento, hinchazón o secreción en el sitio de la incisión.
- Debilidad o entumecimiento en las piernas que empeora.
- Dificultad para orinar o evacuar.
Asistir a todas las citas de seguimiento con su cirujano es crucial. Durante estas visitas, se realizarán exámenes físicos y radiografías para monitorear el progreso de la fusión ósea y asegurar que la recuperación avanza por buen camino. Con los cuidados adecuados, la disciplina en la rehabilitación y un seguimiento médico riguroso, la fusión espinal puede mejorar drásticamente su calidad de vida, permitiéndole retomar sus actividades y disfrutar de un futuro sin el dolor crónico que lo limitaba.
Preguntas Frecuentes sobre la Fusión Articular
¿Es dolorosa la recuperación de una fusión articular?
Es normal experimentar dolor y molestias en el área operada durante las primeras semanas, pero este dolor es manejable con los medicamentos recetados por su médico. La intensidad y duración del dolor varían entre pacientes, pero generalmente disminuye progresivamente a medida que avanza la curación. La fisioterapia también ayuda a aliviar las molestias y mejorar la función.
¿Perderé mucha movilidad después de una fusión articular?
Sí, la articulación fusionada perderá completamente su movimiento. Sin embargo, el objetivo de la cirugía es eliminar el dolor y la inestabilidad en una articulación que ya estaba gravemente dañada y dolorosa. En el caso de la columna, si se fusionan uno o dos niveles, la pérdida de flexibilidad general suele ser mínima, ya que las articulaciones adyacentes compensan. En el pie o tobillo, se busca una alineación funcional que permita caminar sin dolor, aunque con un patrón de marcha ligeramente modificado.
¿Cuánto tiempo dura la cirugía de fusión espinal?
La duración de la cirugía de fusión espinal puede variar significativamente, generalmente entre 2 y 7 horas. Esto depende de factores como el número de vértebras a fusionar, la complejidad del caso, la técnica quirúrgica utilizada (anterior, posterior, mínimamente invasiva) y si se requiere alguna descompresión nerviosa adicional.
¿Cuándo podré volver a mis actividades normales después de la cirugía?
El tiempo de recuperación varía considerablemente según el tipo de fusión, la extensión de la cirugía y la respuesta individual de cada paciente. Las actividades ligeras, como caminar, pueden reanudarse gradualmente en las primeras semanas. Sin embargo, para retomar actividades más extenuantes, como levantar objetos pesados, practicar deportes o volver a un trabajo físicamente exigente, el proceso puede llevar de 3 a 6 meses, y la consolidación completa de la fusión ósea puede tardar hasta un año o más. Es crucial seguir las indicaciones de su cirujano y fisioterapeuta.
¿Qué tipo de injerto óseo es el mejor para la fusión espinal?
No existe un "mejor" tipo de injerto universal, ya que la elección depende de cada caso. El autoinjerto (hueso del propio paciente) se considera el "estándar de oro" por su excelente capacidad de fusión y nulo riesgo de rechazo, aunque implica dolor en el sitio donante. Los aloinjertos (hueso de donante) son una buena alternativa para evitar un segundo sitio quirúrgico, con un riesgo muy bajo de complicaciones. Su cirujano discutirá con usted la opción más adecuada basándose en su condición específica y los objetivos de la cirugía.
Si deseas conocer otros artículos similares a Fusión Articular: Estabilidad y Alivio del Dolor, puedes visitar la categoría Ortopedia.

