12/06/2024
El dolor en la parte posterior del talón puede ser una molestia persistente y debilitante, especialmente para aquellos que llevan un estilo de vida activo. Una de las causas más comunes de esta afección es el Síndrome de Haglund, una condición que, aunque a menudo subestimada, puede impactar significativamente la calidad de vida y la capacidad deportiva. Si sientes una protuberancia dolorosa en tu talón o experimentas molestias al caminar o correr, es posible que este artículo te brinde las respuestas y la orientación que necesitas. Aquí, desglosaremos qué es exactamente el Síndrome de Haglund, por qué ocurre, cómo se diagnostica, las diversas opciones de tratamiento disponibles, incluyendo las diferencias entre enfoques quirúrgicos, y, lo más importante, cómo puedes prevenir su aparición.
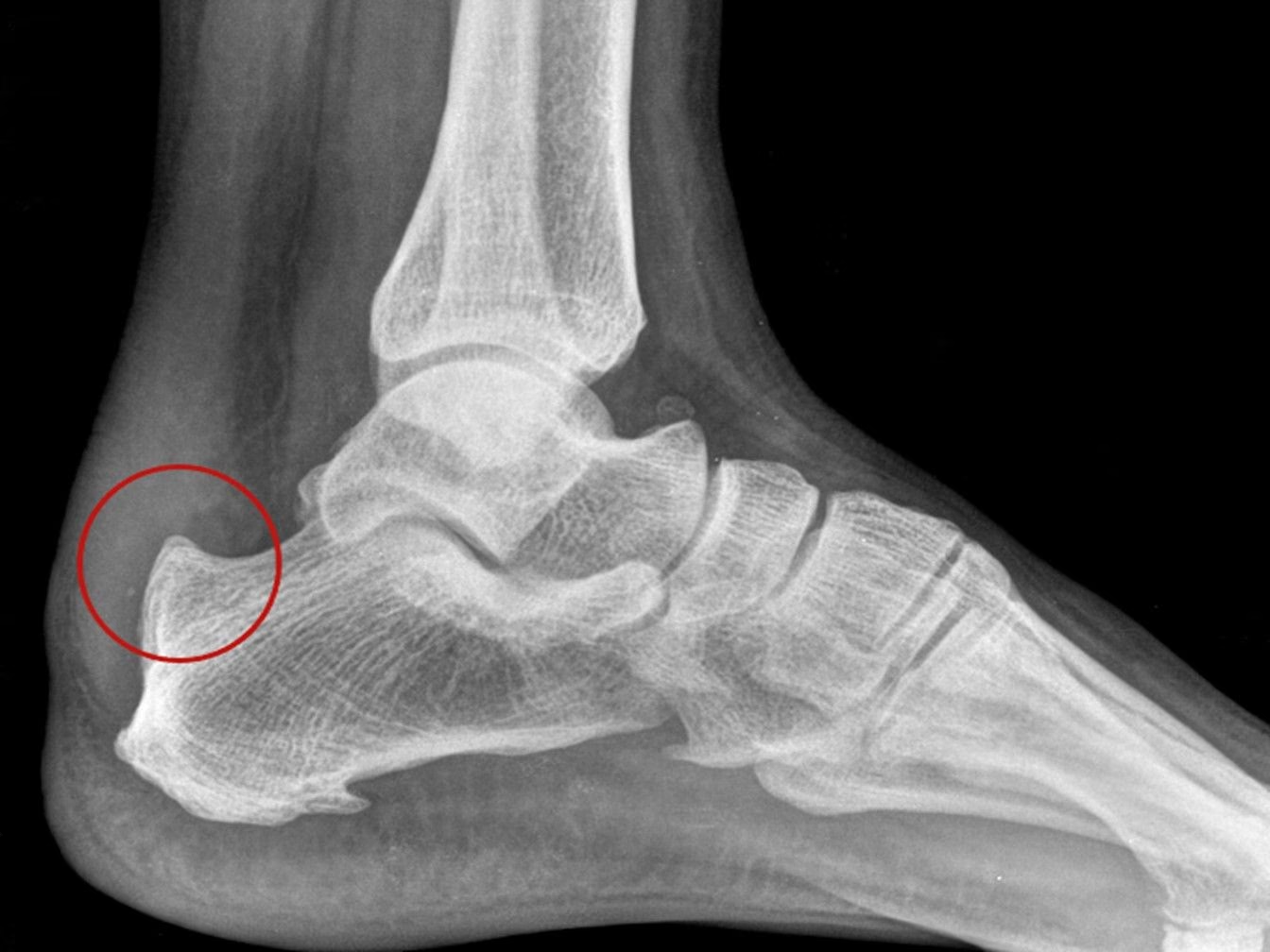
- ¿Qué es el Síndrome de Haglund?
- Causas y Factores de Riesgo del Síndrome de Haglund
- Síntomas del Síndrome de Haglund: ¿Cómo Identificarlo?
- Diagnóstico del Síndrome de Haglund
- Tratamiento del Síndrome de Haglund: Del Enfoque Conservador a la Cirugía
- Rehabilitación Postquirúrgica
- Prevención del Síndrome de Haglund
- El Papel Crucial de la Fisioterapia en el Síndrome de Haglund
- Preguntas Frecuentes sobre el Síndrome de Haglund
¿Qué es el Síndrome de Haglund?
La enfermedad de Haglund, también conocida como deformidad de Haglund, deformidad de Mulholland o popularmente como el "pump bump" (bulto del zapato de tacón), es una afección que se caracteriza por una prominencia ósea anormal en la parte posterosuperior del hueso calcáneo, es decir, en la parte posterior del talón. Esta protuberancia, o exostosis, se forma justo donde se inserta el tendón de Aquiles, el tendón más grande y fuerte del cuerpo, que conecta los músculos de la pantorrilla con el talón.
El problema surge cuando esta prominencia ósea roza constantemente con los tejidos blandos circundantes, específicamente con la bursa retrocalcánea (una pequeña bolsa llena de líquido que actúa como amortiguador entre el tendón de Aquiles y el calcáneo) y el propio tendón de Aquiles. Este roce continuo genera irritación, inflamación (bursitis retrocalcánea) y, en muchos casos, una tendinopatía insercional del tendón de Aquiles, que es la degeneración e inflamación de la parte del tendón que se adhiere al hueso.
Aunque puede afectar a cualquier persona, es una lesión relativamente común entre deportistas, especialmente corredores, triatletas o aquellos que realizan actividades de alto impacto que implican una tensión repetida en el talón. El dolor resultante puede ser bastante intenso y limitar severamente la práctica deportiva y las actividades cotidianas. Es una condición que, si bien mejora con el descanso y la fisioterapia, en casos persistentes o muy sintomáticos, puede requerir una intervención quirúrgica.
Causas y Factores de Riesgo del Síndrome de Haglund
La etiología exacta del Síndrome de Haglund no se comprende completamente, pero se ha asociado con una combinación de factores intrínsecos (relacionados con la anatomía y biomecánica del pie) y extrínsecos (relacionados con el calzado y la actividad). Los factores más importantes que pueden contribuir al desarrollo de esta patología incluyen:
- Calzado Inadecuado: El uso de zapatos rígidos, especialmente aquellos con un contrafuerte trasero duro que roza directamente en la zona de inserción del tendón de Aquiles, es una de las causas más comunes. Esto incluye ciertos tipos de botas, patines de hielo o zapatos de vestir.
- Biomecánica del Pie: Personas con ciertas características en la estructura de su pie son más susceptibles:
- Pies cavos: Son pies con un arco plantar excesivamente elevado, lo que puede alterar la distribución de la presión en el talón.
- Pies supinadores: Tendencia a apoyar el peso del cuerpo en el borde externo del pie, lo que puede aumentar la tensión en el tendón de Aquiles.
- Varo de retropié y alineación valgo del antepié: Alteraciones en la alineación del talón y la parte delantera del pie.
- Acortamiento de la Cadena Muscular Posterior: La tensión y acortamiento de los músculos de la pantorrilla (gemelos y sóleo) y los isquiotibiales (músculos de la parte posterior del muslo) pueden provocar una tracción continua y excesiva sobre la inserción del tendón de Aquiles en el calcáneo, aumentando el estrés en la zona.
- Actividad Física Intensa: Deportes de alto impacto o que implican movimientos repetitivos del tobillo, como correr (especialmente en superficies duras), baloncesto, fútbol o triatlón, pueden generar una presión y fricción constantes que favorecen la formación de la prominencia ósea y la inflamación.
- Factores Sistémicos: Aunque no son causas directas, algunas condiciones médicas como la obesidad, la hipertensión arterial y la diabetes se han asociado con una mayor incidencia de problemas tendinosos, incluyendo el Síndrome de Haglund.
- Predisposición Genética: En algunos casos, puede haber una predisposición anatómica hereditaria a desarrollar esta prominencia ósea.
El roce continuo del zapato o la tensión excesiva sobre la zona van a producir una inflamación en la bursa serosa entre el tendón de Aquiles y la piel, una callosidad en la piel debido a la fricción, y pueden irritar la inserción del tendón de Aquiles, resultando en una entesitis secundaria de dicho tendón.
Síntomas del Síndrome de Haglund: ¿Cómo Identificarlo?
Reconocer los síntomas del Síndrome de Haglund es el primer paso para buscar un diagnóstico y tratamiento adecuados. Los signos y síntomas más comunes que pueden alertarte sobre esta lesión son:
- Dolor en la Parte Posterior del Talón: Este es el síntoma predominante y el que suele llevar al paciente a la consulta. El dolor se siente específicamente en la zona donde el tendón de Aquiles se une al talón.
- Patrones del Dolor:
- Se agrava al caminar, especialmente al subir o bajar escaleras.
- Empeora al practicar deportes de impacto o actividades que involucran el tobillo.
- Suele ser mayor al comenzar la actividad física o después de un período de descanso (dolor al levantarse por la mañana o después de estar sentado).
- Paradójicamente, el dolor puede aliviarse una vez que la zona se "calienta" con la actividad, pero reaparece o se intensifica después de un período de inactividad o al finalizar el ejercicio.
- Inflamación y Enrojecimiento: La zona posterior del talón puede aparecer visiblemente hinchada y enrojecida debido a la inflamación de la bursa retrocalcánea y los tejidos circundantes.
- Protuberancia Palpable: Se puede sentir y, en muchos casos, ver una protuberancia ósea o un "bulto" en la parte posterosuperior del talón. Esta prominencia puede ser sensible al tacto.
- Hiperqueratosis o Callosidad: Debido a la fricción constante del calzado, la piel sobre la protuberancia puede engrosarse, formando callosidades.
- Cojera: En casos de dolor intenso, el paciente puede desarrollar una cojera para evitar el apoyo completo sobre el talón afectado.
Es importante no ignorar estos síntomas, ya que un diagnóstico y tratamiento tempranos pueden prevenir la progresión de la enfermedad y complicaciones a largo plazo.
Diagnóstico del Síndrome de Haglund
El diagnóstico del Síndrome de Haglund se basa en una combinación de la historia clínica del paciente, un examen físico detallado y, en muchos casos, la confirmación mediante pruebas de imagen. Un diagnóstico preciso es fundamental para diferenciarlo de otras causas de dolor en el talón.
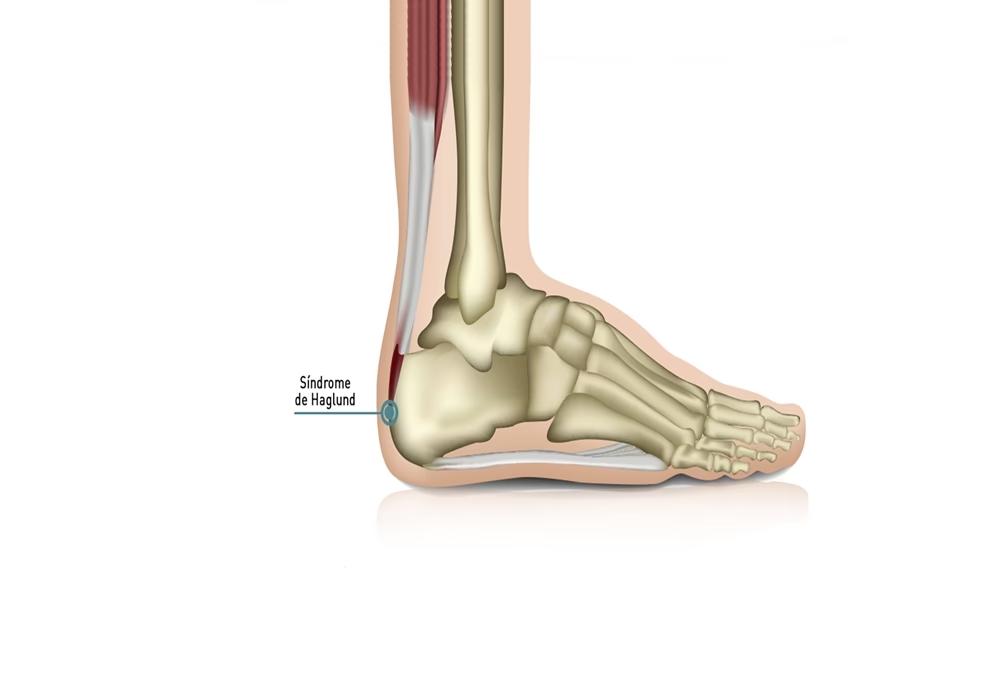
Examen Físico
Durante la consulta, el médico u ortopedista realizará una exploración física exhaustiva del pie y el tobillo. Esto incluirá:
- Inspección Visual: Se observará la parte posterior del talón en busca de inflamación, enrojecimiento, callosidades o la presencia visible de la protuberancia ósea.
- Palpación: Se palpará la zona posterior del talón para identificar la prominencia ósea, evaluar la sensibilidad y localizar el punto exacto del dolor. La palpación del tendón de Aquiles suele ser molesta.
- Evaluación de la Movilidad: Se medirá el rango de movimiento del tobillo, prestando atención a si la flexión dorsal (llevar la punta del pie hacia la espinilla) agrava el dolor, lo cual es común debido al pinzamiento.
- Evaluación Biomecánica: Se analizará la pisada y la alineación del pie para identificar factores como el pie cavo o la supinación excesiva.
Pruebas Complementarias de Imagen
Para confirmar el diagnóstico y evaluar la extensión de la patología, se pueden requerir las siguientes pruebas:
- Radiografía Lateral del Pie: Es la prueba inicial más útil. Permite visualizar claramente la exostosis o espolón en la parte posterosuperior del calcáneo. También puede mostrar signos de inflamación de la bursa calcánea y, en ocasiones, formación ósea heterotópica en la inserción del tendón de Aquiles. Se pueden utilizar mediciones radiográficas, como el ángulo de Fowler-Pilliphs, aunque su correlación con los síntomas no siempre es directa.
- Ecografía: Es una herramienta dinámica y no invasiva que permite evaluar los tejidos blandos. Con la ecografía, se puede apreciar el engrosamiento de la bursa retrocalcánea y la presencia de tendinopatía en el tendón de Aquiles (inflamación, engrosamiento o degeneración de sus fibras).
- Resonancia Magnética Nuclear (RMN): En casos dudosos o cuando se sospechan otras patologías asociadas (como roturas tendinosas), la RMN proporciona una imagen detallada de las estructuras óseas y blandas. Permite ver el espolón calcáneo, la compresión del tendón de Aquiles, el engrosamiento sinovial, la acumulación de líquido en la bursa retrocalcánea y el edema en la almohadilla de grasa retroaquílea adyacente, confirmando la tendinosis aquílea con bursitis retrocalcánea y retroaquílea.
Diagnóstico Diferencial
Es crucial realizar un diagnóstico diferencial para descartar otras patologías que también causan dolor en la parte posterior del talón, como:
- Tendinopatías de otros tendones (tibial posterior, flexor largo del primer dedo, peroneos).
- Pinzamiento posterior del tobillo (con o sin os trigonum).
- Artrosis subastragalina.
- Síndrome del túnel del tarso posterior.
- Bursitis precalcánea (inflamación de la bursa delante del tendón de Aquiles).
- Procesos sistémicos como lupus, enfermedad de Reiter o artritis reumatoide que pueden manifestarse con patología tendinosa.
Un enfoque diagnóstico integral garantiza que el tratamiento sea el más adecuado para la condición específica del paciente.
Tratamiento del Síndrome de Haglund: Del Enfoque Conservador a la Cirugía
El tratamiento del Síndrome de Haglund se adapta a la severidad de los síntomas y a la respuesta del paciente a las diferentes intervenciones. Generalmente, se inicia con un enfoque conservador y, si este no es efectivo, se considera la cirugía.
Tratamiento Conservador
El tratamiento conservador es la primera línea de intervención y busca reducir el dolor y la inflamación, así como modificar los factores que contribuyen a la afección. Suele aplicarse durante al menos 6 meses antes de considerar la cirugía. Las medidas incluyen:
- Modificación del Calzado: Es fundamental evitar zapatos con contrafuertes rígidos o que rocen la parte posterior del talón. Se recomienda usar calzado blando y abierto en la zona posterior, o aquellos con buen soporte y amortiguación. Las taloneras de silicona o plantillas ortopédicas personalizadas pueden ayudar a elevar el talón y disminuir la presión sobre la zona afectada.
- Medicación Antiinflamatoria: El uso de antiinflamatorios no esteroideos (AINEs) orales o tópicos puede ayudar a controlar el dolor y la inflamación.
- Fisioterapia: Es un pilar fundamental en el tratamiento conservador. Incluye:
- Estiramientos: Ejercicios para alargar la musculatura posterior de la pierna (gemelos, sóleo, isquiotibiales) para reducir la tensión sobre el tendón de Aquiles.
- Ejercicios Excéntricos: Fortalecimiento del tendón de Aquiles bajo carga, lo que ha demostrado ser muy efectivo para tendinopatías.
- Ondas de Choque: Terapia que utiliza ondas acústicas de alta energía para promover la curación y disminuir el tamaño del espolón óseo y la inflamación de los tejidos. Los resultados suelen ser positivos después de 2-3 sesiones.
- Electrólisis Percutánea Intratisular (EPI): Técnica invasiva que utiliza una corriente galvánica para generar un proceso inflamatorio controlado que favorece la regeneración del tejido.
- Terapia Manual: Movilizaciones y masajes para mejorar la circulación y reducir la tensión muscular.
- Crioterapia: Aplicación de hielo en la zona afectada para reducir la inflamación y el dolor.
- Modificación de la Actividad: Reducir o adaptar las actividades que exacerban el dolor, como correr en superficies duras o deportes de alto impacto.
- Inmovilización Temporal: En casos de dolor muy agudo, se puede considerar una inmovilización temporal con una bota o escayola para permitir el reposo de la zona.
Es importante destacar que las infiltraciones locales de corticoides en la zona del tendón de Aquiles generalmente se evitan debido al riesgo de inducir una tendinopatía degenerativa o incluso la rotura del tendón. Solo se considerarían como una medida temporal en situaciones de dolor muy intenso y limitación funcional, y siempre con mucha precaución.
Tratamiento Quirúrgico
Si el tratamiento conservador no ha logrado aliviar los síntomas después de un período de 6 meses o más, se puede considerar la intervención quirúrgica. El objetivo de la cirugía es eliminar la prominencia ósea que causa el pinzamiento y la irritación. Existen diferentes abordajes:
- Cirugía Abierta (Calcaneoplastia): Es el método más tradicional, especialmente en casos de deformidad marcada. Implica una incisión en la parte posterior del talón para resecar la exostosis ósea con una sierra o buril. A menudo se realiza una bursectomía (extirpación de la bursa inflamada) y una limpieza o desbridamiento del tendón de Aquiles. En algunos casos, si se ha desinsertado una parte del tendón para acceder a la prominencia, se realiza una reinserción tendinosa.
- Cirugía Endoscópica: Ha ganado popularidad debido a ser menos invasiva. Se realizan pequeñas incisiones a través de las cuales se introduce una cámara (endoscopio) y herramientas quirúrgicas para resecar la prominencia. Ofrece beneficios como una mejor estética, tiempos quirúrgicos potencialmente más cortos, menor dolor postoperatorio y una recuperación más rápida. Sin embargo, requiere una curva de aprendizaje para el cirujano y puede ser más difícil de abordar si hay patología intratendinosa compleja.
- Cirugía Mínimamente Invasiva / Percutánea: Utiliza técnicas aún menos invasivas, a menudo guiadas por ultrasonido. Aunque prometedoras, requieren más investigación para validar su eficacia en todos los casos de Síndrome de Haglund.
Ambas técnicas, abierta y endoscópica, han demostrado lograr buenos resultados en la mejora funcional y la satisfacción del paciente, aunque la elección dependerá de la experiencia del cirujano, la extensión de la deformidad y las preferencias del paciente.
Diferencia entre Resección de Haglund y No Resección (Enfoques Quirúrgicos)
Dentro del tratamiento quirúrgico, un debate relevante es si se debe realizar una resección completa de la prominencia ósea de Haglund o si, en algunos casos, un abordaje menos agresivo (no resección completa) puede ser suficiente, especialmente cuando la tendinopatía insercional es el problema principal. La decisión de "resecar" (extirpar la protuberancia ósea) o "no resecar" (manejar la inflamación y el tendón sin eliminar la deformidad ósea) se basa en la severidad del pinzamiento y la patología asociada. Algunos estudios sugieren que tanto la resección como la no resección pueden brindar resultados funcionales satisfactorios, pero hay diferencias clave:
| Característica | Resección de Haglund (Calcaneoplastia) | No Resección (Manejo del Tendón/Bursa) |
|---|---|---|
| Objetivo Principal | Eliminar la prominencia ósea que causa pinzamiento. | Tratar la tendinopatía y bursitis asociadas, sin eliminar la exostosis. |
| Indicación | Casos con pinzamiento óseo severo, fracaso del tratamiento conservador, deformidad ósea muy marcada. | Cuando la tendinopatía o bursitis son el problema predominante y el pinzamiento óseo es menos crítico; o en casos de tendinopatía calcificada sin una prominencia ósea significativa. |
| Procedimiento | Extirpación quirúrgica de la exostosis del calcáneo. Puede incluir bursectomía y desbridamiento/reinserción del tendón. | Desbridamiento del tendón de Aquiles y bursectomía (extirpación de la bursa inflamada). La prominencia ósea se deja intacta. |
| Recuperación Postoperatoria | Generalmente más prolongada, con periodos de inmovilización y descarga de peso más largos (2 a 6 semanas de inmovilización, hasta 36 semanas para retorno total). | Potencialmente más temprana, con menor tiempo de inmovilización y descarga, permitiendo un retorno más rápido a las actividades normales. |
| Riesgos Específicos | Mayor riesgo de rotura del tendón de Aquiles (especialmente si hay desinserción y reinserción), daño nervioso (nervio sural), cicatrización. | Riesgos quirúrgicos generales, pero menores en comparación con la resección ósea extensa. Posibilidad de persistencia del pinzamiento si la exostosis es la causa principal del dolor. |
| Eficacia | Muy eficaz para eliminar la causa mecánica del pinzamiento. | Puede ser eficaz si la exostosis no es el factor principal del dolor, pero menos si el pinzamiento óseo es severo. |
La "no resección" (en el contexto de una cirugía) implicaría principalmente un desbridamiento del tendón y la bursa, sin tocar la prominencia ósea. Algunos estudios sugieren que esta opción podría permitir un retorno más temprano a la actividad normal del paciente, desaconsejando la resección de Haglund a menos que el pinzamiento entre la deformidad y el tendón de Aquiles sea grave y la causa principal de los síntomas. La elección final siempre debe ser discutida con el cirujano ortopédico, considerando el cuadro clínico individual del paciente.
Posibles Complicaciones de la Cirugía
Como cualquier procedimiento quirúrgico, la cirugía para el Síndrome de Haglund conlleva ciertos riesgos, aunque la mayoría de los pacientes se recuperan sin problemas mayores. Las complicaciones pueden incluir:
- Parestesias transitorias (sensación de hormigueo o adormecimiento) alrededor de la herida.
- Infección superficial de la herida o retraso en la cicatrización.
- Hematoma extenso.
- Rotura del tendón de Aquiles (un riesgo, especialmente con resección excesiva o desbridamiento del tendón).
- Síndrome de dolor regional complejo.
- Cicatrices hipertróficas o queloides.
- Neuropatías del nervio sural (dolor o entumecimiento en el talón o borde externo del pie).
- Trombosis venosa profunda.
Rehabilitación Postquirúrgica
La rehabilitación es un componente crítico para el éxito de la recuperación después de la cirugía de Haglund. Los tiempos y protocolos varían según el tipo de cirugía realizada:
- Tras Cirugía Abierta: Los tiempos de inmovilización pueden variar de 2 a 6 semanas, a menudo con un yeso o bota. La descarga completa del miembro puede ser necesaria hasta por seis semanas. El tiempo de vuelta a las actividades normales, incluyendo el deporte, puede ser prolongado, llegando hasta las 36 semanas (aproximadamente 9 meses).
- Tras Cirugía Endoscópica: Los tiempos de recuperación suelen ser más cortos. La inmovilización y la descarga de peso pueden ser de unas 2 semanas, seguida de la colocación de una férula o bota para caminar. El regreso a las actividades diarias normales se encuentra generalmente entre las 6 y las 12 semanas.
En ambos casos, la fisioterapia postoperatoria es esencial. Incluirá ejercicios de movilidad, fortalecimiento progresivo del tendón de Aquiles y los músculos de la pantorrilla, reeducación de la marcha y, finalmente, ejercicios específicos para el retorno al deporte, siempre bajo la supervisión de un fisioterapeuta.

Prevención del Síndrome de Haglund
Aunque no siempre es posible prevenir completamente el Síndrome de Haglund, especialmente si hay una predisposición anatómica, los deportistas y personas en general pueden tomar medidas significativas para reducir el riesgo de su aparición o recurrencia:
- Uso de Calzado Adecuado: Elegir zapatos que no ejerzan presión ni rocen la parte posterior del talón. Optar por calzado con contrafuertes blandos o sin contrafuerte. Las zapatillas deportivas deben ser apropiadas para el tipo de pie y actividad, con buena amortiguación.
- Plantillas y Ortesis: En caso de alteraciones de la pisada (pies cavos, supinación), el uso de plantillas personalizadas puede ayudar a corregir la biomecánica y distribuir mejor las presiones.
- Estiramientos Regulares: Mantener una buena flexibilidad de la musculatura de la cadena posterior de la pierna (gemelos, sóleo, isquiotibiales) mediante estiramientos diarios. Esto reduce la tensión en el tendón de Aquiles.
- Fortalecimiento Muscular: Realizar ejercicios de fortalecimiento para los músculos de la pantorrilla y el pie para mejorar la estabilidad y el soporte.
- Evitar Superficies Duras: Siempre que sea posible, evitar correr o realizar actividades de alto impacto en superficies excesivamente duras, que aumentan la carga sobre el talón.
- Progresión Gradual del Entrenamiento: Los deportistas deben aumentar la intensidad y el volumen de su entrenamiento de forma gradual para permitir que los tejidos se adapten, evitando sobrecargas.
- Escuchar al Cuerpo: Ante los primeros signos de dolor o molestia en el talón, es importante reducir la actividad y aplicar medidas de cuidado como hielo y descanso, y consultar a un profesional si los síntomas persisten.
El Papel Crucial de la Fisioterapia en el Síndrome de Haglund
La fisioterapia juega un papel absolutamente central en el manejo del Síndrome de Haglund, tanto en el tratamiento conservador como en la rehabilitación postquirúrgica. Contar con un fisioterapeuta calificado es esencial para asegurar un tratamiento efectivo y personalizado. Las ventajas de la fisioterapia incluyen:
- Diagnóstico Preciso y Tratamiento Personalizado: Un fisioterapeuta puede realizar una evaluación biomecánica detallada para identificar los factores que contribuyen al síndrome y diseñar un plan de tratamiento adaptado a las necesidades individuales del paciente.
- Alivio del Dolor y Disminución de la Inflamación: A través de técnicas como la terapia manual, el uso de agentes físicos (hielo, ultrasonido, ondas de choque) y ejercicios específicos, se busca reducir el dolor y la inflamación de la bursa y el tendón.
- Corrección de Alteraciones Biomecánicas: Los ejercicios terapéuticos están diseñados para fortalecer y estirar el tendón de Aquiles, mejorar la flexibilidad de la pantorrilla, corregir desequilibrios musculares y optimizar la movilidad del tobillo. Esto puede incluir elevaciones de talón, estiramientos de la pantorrilla en diferentes posiciones, y ejercicios de equilibrio y propiocepción para mejorar la estabilidad.
- Prevención de Futuras Lesiones y Recaídas: Al abordar las causas subyacentes y educar al paciente sobre el cuidado del pie y el calzado adecuado, la fisioterapia ayuda a prevenir la reaparición de los síntomas.
- Guía en la Selección del Calzado Adecuado: Los fisioterapeutas pueden aconsejar sobre el tipo de calzado más apropiado para minimizar la presión sobre el talón y recomendar el uso de ortesis o taloneras si es necesario.
- Consejos y Apoyo para la Modificación de Actividades: Ayudan al paciente a adaptar sus actividades diarias y deportivas para evitar la sobrecarga del talón, guiándolos en un retorno progresivo y seguro a sus rutinas.
- Rehabilitación Postquirúrgica Optimizada: Tras una cirugía, el fisioterapeuta es fundamental para guiar al paciente a través de las fases de recuperación, desde la movilización temprana hasta el fortalecimiento avanzado y el retorno al deporte, minimizando las complicaciones y maximizando los resultados funcionales.
Preguntas Frecuentes sobre el Síndrome de Haglund
¿Cómo eliminar la deformidad ósea de Haglund?
Eliminar la deformidad ósea de Haglund generalmente implica reducir la inflamación y el dolor asociados. En muchos casos, un tratamiento conservador enfocado en la fisioterapia, la modificación del calzado y el control de la inflamación es suficiente para manejar los síntomas y mejorar la calidad de vida sin necesidad de eliminar la protuberancia ósea. Sin embargo, si el pinzamiento óseo es severo y los síntomas persisten a pesar de un tratamiento conservador prolongado, la deformidad ósea puede ser eliminada mediante una intervención quirúrgica conocida como calcaneoplastia (resección de la exostosis).
¿Quién trata el síndrome de Haglund?
El Síndrome de Haglund es tratado por un equipo multidisciplinario de profesionales de la salud. Los principales especialistas involucrados son: médicos ortopedistas (especialistas en huesos y articulaciones), fisioterapeutas (expertos en rehabilitación y movimiento) y, en ocasiones, podólogos (especialistas en el cuidado y las afecciones del pie). Los fisioterapeutas juegan un papel crucial en la rehabilitación, utilizando técnicas manuales, ejercicios terapéuticos y asesoramiento sobre hábitos de vida para prevenir la reaparición de los síntomas y mejorar la funcionalidad.
¿Cómo se cura el espolón de Haglund?
El "espolón de Haglund" se refiere a la prominencia ósea en el talón. Se "cura" o se maneja con un enfoque conservador en la mayoría de los casos. Este incluye reposo, aplicación de hielo, medicamentos antiinflamatorios, y modificaciones en el calzado para minimizar la presión sobre el talón. La fisioterapia es esencial para fortalecer y estirar los músculos y tendones afectados. En situaciones donde el tratamiento conservador no proporciona alivio después de varios meses, se puede considerar la cirugía para remover el espolón y aliviar la presión sobre el tendón de Aquiles y la bursa.
¿Cómo deshacerse de la protuberancia de Haglund?
Para deshacerse de la protuberancia de Haglund, se recomienda seguir un plan de tratamiento que prioriza los enfoques no invasivos. Esto puede incluir el uso de ortesis o plantillas para redistribuir la presión, la fisioterapia intensiva para mejorar la mecánica del pie y reducir la inflamación, y la modificación del calzado para evitar la fricción. Si estas medidas conservadoras no controlan los síntomas, la cirugía es la última opción para remover físicamente la protuberancia ósea. El enfoque conservador a menudo es efectivo para controlar los síntomas y mejorar la calidad de vida del paciente sin necesidad de cirugía.
Si estás sufriendo de la enfermedad de Haglund, contar con la asistencia de un fisioterapeuta calificado y un médico ortopedista es esencial para asegurar un tratamiento efectivo y personalizado que te permita recuperar tu bienestar y retomar tus actividades sin dolor.
Si deseas conocer otros artículos similares a Síndrome de Haglund: Alivio del Dolor en el Talón, puedes visitar la categoría Ortopedia.
